bên trong Bệnh Erdheim-Chester nó là một loại được gọi là không phải Langerhans của mô bào. Đây là một bệnh đa hệ thống có liên quan, ví dụ, với các triệu chứng liên quan đến xương hoặc đau ở xương hoặc bệnh đái tháo nhạt. Ngoài ra, có thể gây tổn thương thận và hệ thần kinh trung ương liên quan đến các triệu chứng tim mạch. Bệnh Erdheim-Chester thường được gọi bằng tên viết tắt ECD.
Bệnh Erdheim-Chester là gì?

© staras - stock.adobe.com
Bệnh Erdheim-Chester là một dạng mất tế bào mô cực kỳ hiếm gặp, trong lịch sử y học từ năm 1930, chỉ có khoảng 500 trường hợp ECD được biết đến. Ít hơn 15 trường hợp xảy ra trong thời thơ ấu. Trung bình, những người bị ảnh hưởng là 53 tuổi khi bệnh bắt đầu.
Tuy nhiên, không có sự tích lũy gia đình của bệnh, do đó, dựa trên kiến thức hiện tại, không thể cho rằng bệnh Erdheim-Chester là di truyền. ECD được khám phá vào đầu thế kỷ 20 bởi Jakob Erdheim, một nhà bệnh lý học người Áo. Vào thời điểm phát hiện ra, Erdheim đang thực hiện nghiên cứu ở Vienna. Căn bệnh này được mô tả lần đầu tiên vào năm 1930 bởi bác sĩ bệnh tim người Anh William Chester.
nguyên nhân
Theo tình trạng nghiên cứu y tế hiện nay, nguyên nhân cho sự phát triển của bệnh Erdheim-Chester vẫn chưa được biết đến. Tuy nhiên, cả nguyên nhân phản ứng và nguyên nhân ung thư đang được thảo luận như là nguyên nhân tiềm ẩn của bệnh. Ở những bệnh nhân bị bệnh Erdheim-Chester, người ta thấy tăng mức độ interleukin, interferon-alpha và protein hóa trị monocyte 1.
Đồng thời, mức IL-4 cũng giảm. Nhìn chung, các phát hiện chỉ ra rằng căn bệnh này là một rối loạn miễn dịch toàn thân và hướng Th-1. Ngoài ra, các đột biến trong gen sinh ung thư BRAF đã được tìm thấy ở hơn một nửa số bệnh nhân bị ảnh hưởng được kiểm tra. Điều này cho thấy một dấu hiệu khác cho thấy nguyên nhân của bệnh Erdheim-Chester rất phức tạp.
Bạn có thể tìm thấy thuốc của mình tại đây
➔ Thuốc giảm đauCác triệu chứng, bệnh tật & dấu hiệu
Các triệu chứng và phàn nàn có thể xảy ra liên quan đến bệnh Erdheim-Chester rất đa dạng. Nói chung, một số hệ thống cơ quan bị ảnh hưởng bởi bệnh trong ECD, do đó các triệu chứng rất khác nhau tùy thuộc vào mức độ nghiêm trọng. Trong khoảng một nửa số trường hợp, những bệnh nhân bị ảnh hưởng bị các vấn đề về hệ thống xương.
Các triệu chứng phổ biến nhất là đau trong xương liên quan đến những thay đổi tiêu xương đối xứng trong các xương ống dài. Các triệu chứng của khoang sau phúc mạc, phổi và thận cũng được quan sát thấy. Trong hầu hết các trường hợp, bệnh Erdheim-Chester bắt đầu ở tuổi trưởng thành từ 40 đến 60 tuổi.
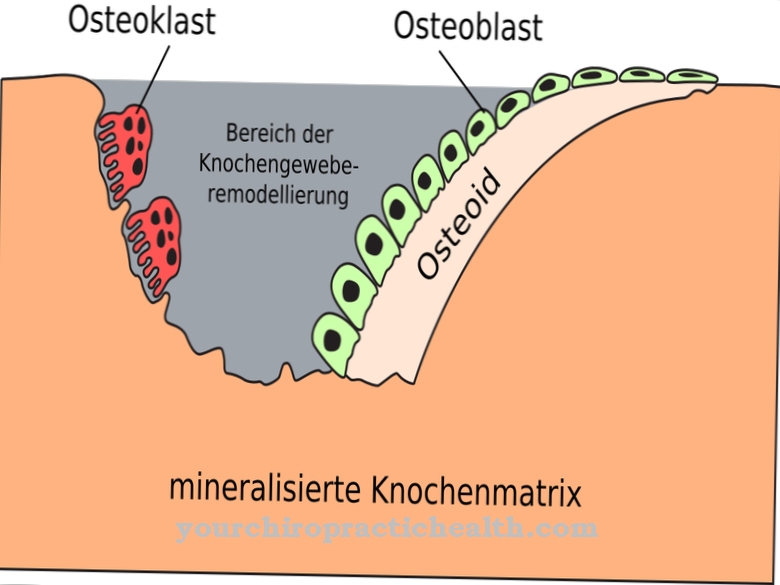
Bệnh xảy ra ở nam nhiều gấp 3 lần nữ. Liệu trình thay đổi rất nhiều tùy thuộc vào bệnh nhân và mức độ nghiêm trọng của bệnh. Trong một số trường hợp, đặc biệt là ở giai đoạn khởi phát của bệnh, không có bất kỳ triệu chứng nào. Tuy nhiên, trong những trường hợp nghiêm trọng, các triệu chứng có nhiều hệ thống và trở nên nguy hiểm đến tính mạng. Một trong những đặc điểm của ECD là chứng xơ xương, xảy ra trên các xương ống dài.
Điều này dẫn đến đau xương, đặc biệt ảnh hưởng đến các chi dưới. Nếu tuyến yên bị thâm nhiễm như một phần của bệnh, bệnh đái tháo nhạt thường xảy ra sau. Sự thiếu hụt gonadotropin và tăng prolactin máu cũng ít xảy ra hơn. Các triệu chứng chung của bệnh Erdheim-Chester là sụt cân nghiêm trọng và cảm thấy yếu ớt.
Xâm nhập các cơ quan khác có thể dẫn đến tăng áp lực nội sọ, phù gai thị, xuất huyết hoặc suy tuyến thượng thận. Nếu hệ thống thần kinh trung ương có liên quan, đau đầu, suy giảm nhận thức và co giật có thể xảy ra.
Rối loạn cảm giác và liệt dây thần kinh sọ não cũng có thể xảy ra. Ngoài ra, những thay đổi về tim mạch như cái gọi là động mạch chủ phủ thường phát triển như một phần của ECD.
chẩn đoán
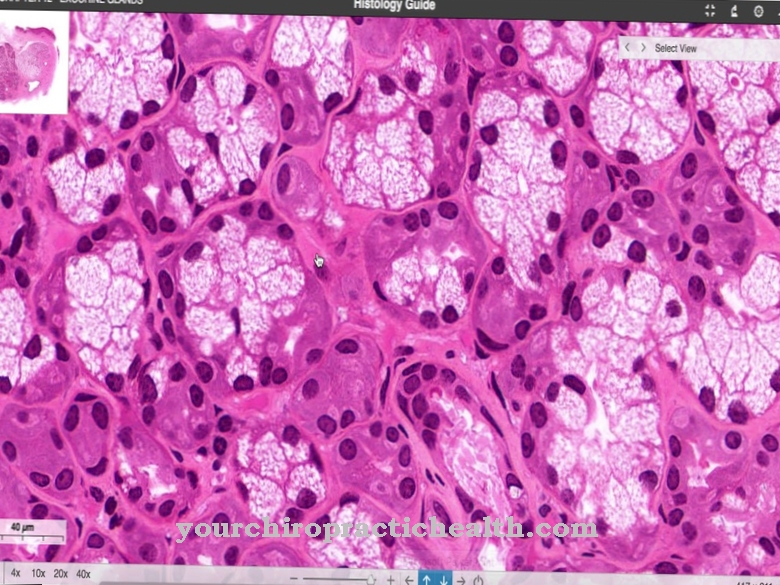
Bệnh Erdheim-Chester được chẩn đoán trên cơ sở kết hợp các triệu chứng điển hình không xảy ra ở dạng này trong các bệnh khác. Nếu xét nghiệm mô học cho thấy thâm nhiễm mô hạt hoặc xanthomatous liên quan đến các tế bào bọt mô bào, chẩn đoán ECD được coi là xác nhận.
Trên phim chụp x-quang, các mảng xơ hóa vỏ não đối xứng và hai bên trên các xương ống dài cho thấy bệnh. Nếu chụp CT bụng được thực hiện, khoảng một nửa số người bị ảnh hưởng sẽ hiển thị cái gọi là thận có lông. Trong trường hợp này, nên sinh thiết. Là một phần của chẩn đoán phân biệt, ví dụ, mất mô bào trong tế bào Langerhans, viêm động mạch Takayasu và viêm giảm tiết nguyên phát phải được loại trừ.
Khi nào bạn nên đi khám?
Đau nhức xương khớp dai dẳng nên đi khám và điều trị. Nếu cơn đau lan khắp cơ thể hoặc nếu nó tăng lên, bạn cần đến bác sĩ. Trước khi dùng bất kỳ loại thuốc giảm đau nào, bạn nên tham khảo ý kiến bác sĩ để có thể thảo luận và làm rõ những rủi ro và tác dụng phụ. Nếu những lời phàn nàn dẫn đến tư thế xấu của cơ thể hoặc căng thẳng một bên, thì cần phải đến gặp bác sĩ.
Nếu không điều chỉnh sẽ có nguy cơ bị tổn thương vĩnh viễn hệ thống xương. Rối loạn phối hợp cử động và dáng đi không vững nên được thảo luận với bác sĩ. Trong trường hợp giảm cân ngoài kế hoạch và bất ngờ hoặc suy nhược tổng thể, nên hỏi ý kiến bác sĩ. Chuột rút, đau đầu hoặc giảm hiệu suất được coi là đáng lo ngại nếu chúng kéo dài trong vài ngày.
Nếu bạn gặp các vấn đề về khả năng tập trung hoặc tình trạng thiếu chú ý lặp đi lặp lại, bạn nên tham khảo ý kiến bác sĩ. Các triệu chứng ở vùng thận được coi là bất thường và cần được bác sĩ làm rõ nếu chúng vẫn tồn tại trong vài ngày. Những thay đổi trong nước tiểu hoặc vấn đề đi tiểu nên được thảo luận với bác sĩ. Nếu bạn bị sốt, cảm thấy ốm yếu hoặc rối loạn chức năng của các hệ thống riêng lẻ, bạn nên tham khảo ý kiến bác sĩ. Nếu nhận thấy những thay đổi về da hoặc thay đổi cấu trúc trong xương, thì đây cũng là nguyên nhân đáng lo ngại và cần được bác sĩ tư vấn.
Bác sĩ & nhà trị liệu trong khu vực của bạn
Điều trị & Trị liệu
Trong điều trị bệnh Erdheim-Chester, steroid và cyclophosphamide cũng như bisphosphonates và etoposide được sử dụng. Đặc biệt, bisphosphonates có thể làm giảm cơn đau trong xương. Việc sử dụng vemurafenib và infliximab, đã cho thấy một số thành công đối với ECD, hiện đang được nghiên cứu.
Cơ hội hồi phục và tiên lượng bệnh Erdheim-Chester phụ thuộc vào mức độ nghiêm trọng của bệnh và mức độ ảnh hưởng của các cơ quan nội tạng. Nếu liệu pháp không hiệu quả, phần lớn bệnh nhân sẽ chết vì viêm phổi, suy tim sung huyết hoặc suy thận khoảng hai đến ba năm sau khi chẩn đoán được đưa ra. Về cơ bản, tuổi thọ phụ thuộc vào mức độ tổn thương của các cơ quan.
Triển vọng & dự báo
Bệnh Erdheim-Chester là một trong những căn bệnh cực kỳ hiếm gặp. Nguyên nhân của bệnh là không rõ ràng. Khoảng 500 người bị ảnh hưởng trên toàn thế giới. Bệnh Erdheim-Chester dẫn đến tập trung các triệu chứng cụ thể. Nó phụ thuộc vào mức độ nghiêm trọng của các triệu chứng và tổn thương cơ quan gây ra mà tiên lượng được đưa ra cho người có liên quan.
Hậu quả của bệnh Erdheim-Chester thường nghiêm trọng. Một số hệ thống cơ quan bị ảnh hưởng bởi thiệt hại và hậu quả của bệnh tật. Tùy theo mức độ hư hỏng mà chất lượng cuộc sống và tuổi thọ có thể bị giảm xuống mức độ lớn hơn hoặc ít hơn. Các tiến bộ y học hướng tới việc chữa bệnh có thể được thực hiện ở các dạng nhẹ hơn. Những tiến bộ dựa trên điều trị bằng thuốc.
Điều khó khăn là bệnh Erdheim-Chester, là một bệnh đa hệ thống, có rất nhiều khía cạnh. Tóm lại, những điều này thường dẫn đến một bệnh cảnh lâm sàng nghiêm trọng. Điều này rất khó giải quyết trong các thành phần riêng lẻ của nó. Tiên lượng cho bệnh Erdheim-Chester do đó có thể rất khác nhau. Nói chung, nếu liên quan đến hệ thần kinh trung ương, tiên lượng xấu hơn.
Các bệnh nhân từng sống sót sau bệnh Erdheim-Chester chỉ một năm rưỡi. Nhờ các phương pháp điều trị hiện đại, thời kỳ này đã được kéo dài. Một phần tư trong số những người bị ảnh hưởng chết trong vòng 19 tháng sau khi được chẩn đoán. Gần 70% những người bị ảnh hưởng sẽ sống sót sau 5 năm tới. Tuy nhiên, bạn đang phải đối mặt với các triệu chứng nghiêm trọng.
Bạn có thể tìm thấy thuốc của mình tại đây
➔ Thuốc giảm đauPhòng ngừa
Vì bệnh Erdheim-Chester vẫn chưa được nghiên cứu đầy đủ, nên không có phương pháp hiệu quả nào để ngăn ngừa bệnh. Cần được bác sĩ tư vấn ngay khi có dấu hiệu đầu tiên của bệnh.
Chăm sóc sau
Bệnh Erdheim-Chester, rất hiếm, thường xảy ra sau năm mươi tuổi. Trong những trường hợp hiếm hơn, nó có thể được tìm thấy ở trẻ em và thanh thiếu niên. Một đột biến gen được cho là nguyên nhân gây ra bệnh - và điều này gây khó khăn cho việc chăm sóc theo dõi. Nó hiện không thể nhằm phục hồi mà chỉ nhằm giảm bớt và theo dõi nhiều triệu chứng.
Vì tổn thương nội tạng có thể xảy ra trong quá trình bệnh, mức độ nghiêm trọng khác nhau, nên tần suất chăm sóc phụ thuộc vào diễn biến của bệnh. Chúng bao gồm đau xương nghiêm trọng và thay đổi xương, sốt, đái tháo nhạt, sụt cân nghiêm trọng, tổn thương cơ quan hoặc tổn thương thần kinh trung ương. Do đó, bệnh Erdheim-Chester là một bệnh đa hệ thống.
Chăm sóc theo dõi y tế cho bệnh Erdheim-Chester phải đảm bảo chất lượng cuộc sống cao nhất có thể. Ở một mức độ lớn, điều này chỉ có thể thực hiện được bằng cách dùng thuốc. Chúng có thể có tác dụng phụ nghiêm trọng. Việc điều trị cũng khó khăn vì bệnh Erdheim-Chester hiếm gặp. Tuy nhiên, nếu không được điều trị, mô, bao gồm cả các cơ quan, sẽ trở nên xơ hóa. Có nguy cơ hỏng các cơ quan bị ảnh hưởng.
Sử dụng thuốc kháng sinh hoặc các chế phẩm khác trong thời gian dài có thể hữu ích trong quá trình chăm sóc. Các liệu pháp vật lý trị liệu hoặc liệu pháp vận động cũng hữu ích, cũng như liệu pháp nói hoặc nuốt để có chỉ định thích hợp. Đôi khi những người bị ảnh hưởng phụ thuộc vào một chiếc xe lăn.
Bạn có thể tự làm điều đó
Bệnh Erdheim-Chester (ECD) là một bệnh đa hệ thống với các triệu chứng về xương. Căn bệnh này rất hiếm gặp và nguyên nhân của nó cho đến nay hầu như chưa được nghiên cứu. Vì vậy người bệnh không thể thực hiện bất kỳ biện pháp nào có tác dụng nhân quả. Cách tốt nhất để tự giúp đỡ là xác định chứng rối loạn càng sớm càng tốt và điều trị nó. Tiên lượng về diễn biến của bệnh và cơ hội sống sót của bệnh nhân phụ thuộc nhiều vào cơ quan nào đã bị ảnh hưởng khi bắt đầu điều trị và mức độ tổn thương đã tiến triển.
Các triệu chứng và hình ảnh lâm sàng của ECD rất không đồng nhất và phụ thuộc vào cơ quan nào bị ảnh hưởng. Những người bị rối loạn đa cơ quan nên tham khảo ý kiến bác sĩ ngay lập tức, ngay cả khi các triệu chứng ban đầu dường như vô hại và dường như giảm dần trở lại. Bản thân bệnh nhân không thể đóng góp nhiều vào việc điều trị ECD, nhưng họ có thể ngừng các hành vi phản tác dụng.
Viêm phổi là một tác dụng phụ phổ biến của ECD. Do đó, những người bị ảnh hưởng không nên làm căng phổi một cách không cần thiết và đặc biệt, hãy ngừng hút thuốc. Một lối sống lành mạnh giúp cải thiện sức khỏe chung và tăng cường hệ thống miễn dịch hỗ trợ liệu pháp y tế được kê đơn và tăng cơ hội phục hồi.

.jpg)

.jpg)





.jpg)

.jpg)