bên trong Cấy ghép tủy xương tủy xương và do đó tế bào gốc được chuyển để khôi phục sự hình thành máu thường xuyên. Cấy ghép tủy xương thường được chỉ định khi hệ thống tế bào tạo máu đã bị suy giảm nghiêm trọng do hậu quả của bệnh khối u hoặc liệu pháp điều trị trước đó (đặc biệt là hóa trị liệu liều cao).
Cấy ghép tủy xương là gì?

Như Cấy ghép tủy xương (Viết tắt là BMT) là tên được đặt để thay thế tủy xương tạo máu (medulla ossium) bị tổn thương bằng các tế bào tủy xương khỏe mạnh, thường cần thiết sau các bệnh khối u ác tính và / hoặc hóa trị hoặc xạ trị liều cao.
Nói chung, sự phân biệt được thực hiện giữa tự thân, trong đó vật liệu tủy xương được cấy ghép đến từ người được cấy ghép (tự hiến) và ghép tủy xương toàn thể, được sử dụng trong hầu hết các trường hợp và trong đó người cho và người nhận không phải là cùng một người (hiến tặng bên ngoài) .
Lý tưởng nhất, những gì được gọi là ghép tủy đồng chất có thể được thực hiện, có đặc điểm là các tế bào được cấy ghép đến từ một cặp song sinh của người có liên quan.
Chức năng, tác dụng và mục tiêu
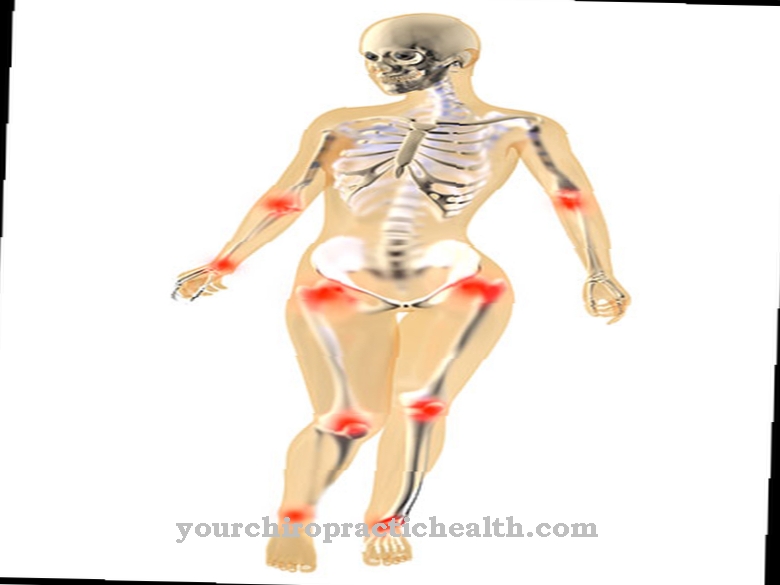
Nói chung một là Cấy ghép tủy xương Luôn luôn cần thiết khi tủy xương, trong đó tất cả các tế bào máu được hình thành, bị tổn thương bởi bệnh tật hoặc một số biện pháp điều trị đến mức nó không thể thực hiện được chức năng này nữa.
Suy giảm đáng kể chức năng tủy xương chủ yếu có thể dẫn đến các khối u ác tính như u lympho (ung thư tuyến bạch huyết) hoặc bệnh bạch cầu (ung thư máu) cũng như các bệnh khối u đặc. Các bệnh tự miễn dịch rõ rệt dẫn đến việc phá hủy các cấu trúc của chính cơ thể do hệ thống miễn dịch bị rối loạn điều hòa cũng có thể khiến việc cấy ghép tủy xương trở nên cần thiết. Ngoài ra, các biện pháp hóa trị hoặc xạ trị liều cao làm tăng nguy cơ tổn thương tủy xương.
Trong quá trình trước khi cấy ghép tủy xương, các giá trị máu và nước tiểu thường được phân tích, chụp X-quang ngực (ngực), kiểm tra bụng và tim bằng siêu âm, và EKG (điện tâm đồ) và EEG (điện não) được thực hiện để đo sóng não. Ngoài ra, xét nghiệm chức năng phổi và có thể là chụp cắt lớp vi tính là phổ biến. Trong nhiều trường hợp, chọc tủy xương được sử dụng để lấy mẫu mô và kiểm tra xem một số đặc điểm của mô như kháng nguyên bạch cầu người (HLA) có khớp hay không.
Trước khi thay thế phần tủy đã bị tổn thương cần được phá hủy hoàn toàn, nhất là đối với các bệnh lý khối u ác tính, tránh tái phát. Theo nguyên tắc, điều này đạt được thông qua hóa trị liều cao với thuốc kìm tế bào hoặc thông qua kết hợp các biện pháp hóa trị và xạ trị. Sau quá trình điều trị trước, được gọi là điều hòa, kéo dài trung bình từ bốn đến mười ngày, quá trình cấy ghép tủy xương sẽ diễn ra.
Trong bối cảnh cấy ghép tủy xương đồng sinh, vật liệu tủy xương được lấy từ tủy xương hoặc tế bào gốc tủy xương được lấy từ máu của người hiến tặng (chiết xuất tế bào gốc ngoại vi) và sau đó được truyền vào hệ thống máu của người nhận qua tĩnh mạch. Các tế bào tủy xương khỏe mạnh được truyền vào tủy xương qua hệ thống máu, lắng đọng và phân chia. Nếu liệu pháp thành công, các tế bào tủy xương mới định cư bắt đầu tự tổng hợp các tế bào máu sau một vài tuần.
Ghép tủy tự thân (hiến tủy) thường được áp dụng khi không tìm được người hiến phù hợp. Vì mục đích này, trong giai đoạn thuyên giảm mà không có sự hình thành của các tế bào khối u mới, tủy xương của chính bệnh nhân được lấy ra, xử lý và sau đó đông lạnh. Sau quá trình điều trị trước bằng hóa trị và xạ trị, tủy xương của chính bệnh nhân được trả lại cho bệnh nhân.
Rủi ro, tác dụng phụ và nguy hiểm
A Cấy ghép tủy xương là một quá trình phẫu thuật rất căng thẳng và nghiêm trọng có thể dẫn đến các biến chứng đe dọa tính mạng. Tương ứng, cấy ghép tủy xương thường chỉ được thực hiện nếu tất cả các phương pháp điều trị thay thế đã hết và nếu có bệnh tiềm ẩn đe dọa tính mạng có triển vọng phục hồi tốt sau phẫu thuật.
Một loạt các biến chứng có thể phát sinh trong quá trình phẫu thuật. Ví dụ, trong một số trường hợp hiếm hoi, các tế bào tủy xương được cấy ghép không định cư trong tủy xương của người nhận. Trong một số trường hợp, các tế bào được cấy ghép đánh dấu cấu trúc mô của người nhận là ngoại lai và tấn công nó. Da, gan và / hoặc ruột của người nhận bị ảnh hưởng đặc biệt. Tuy nhiên, phản ứng này có thể được kiểm soát về mặt y tế bằng thuốc ức chế miễn dịch và chống lại nếu cần thiết trong trường hợp phản ứng quá mức.
Ngoài ra, nguy cơ mắc các bệnh truyền nhiễm tăng lên rất nhiều trong ba tháng đầu tiên sau khi phẫu thuật, trong thời gian máu và hệ thống miễn dịch được xây dựng lại, và ngay cả một cơn cảm lạnh đơn giản cũng có thể đe dọa tính mạng của những người bị ảnh hưởng. Kết quả của quá trình tiền xử lý hóa trị liệu, kiến thức miễn dịch học của hệ thống phòng thủ bị phá hủy, do đó nó phải được thu nhận lại.
Các vắc xin phòng uốn ván, bạch hầu hoặc bại liệt phải được lặp lại cho phù hợp. Ngoài ra, chỉ có một rủi ro nhỏ cho người hiến tặng khi cấy ghép tủy xương, xuất phát từ những nguy hiểm thông thường liên quan đến gây mê.





.jpg)