A hội chứng paraneoplastic là bệnh đồng thời của ung thư, tuy nhiên không phải do khối u mà phát triển song song với nó. Đôi khi các triệu chứng điển hình của hội chứng paraneoplastic chỉ ra một khối u ác tính chưa được phát hiện và ban đầu không có triệu chứng.
Hội chứng Paraneoplastic là gì?

© Graphicroyalty - stock.adobe.com
A hội chứng paraneoplastic luôn là một bệnh đồng thời với một khối u ác tính. Nó không bao giờ phát triển chủ yếu là kết quả của bệnh tân sinh. Đôi khi các triệu chứng của hội chứng paraneoplastic xuất hiện mà không có bất kỳ triệu chứng liên quan đến khối u nào đáng chú ý.
Các triệu chứng điển hình của một số hội chứng paraneoplastic thường có thể giúp chẩn đoán ung thư thực sự. Các triệu chứng không phải là kết quả trực tiếp của khối u hoặc tổn thương mô do khối u gây ra. Thay vào đó, chúng phát triển thông qua việc gia tăng giải phóng một số hoạt chất liên quan đến khối u.
Đây có thể là kích thích tố, kháng thể, enzym hoặc các yếu tố gây viêm. Các hình ảnh lâm sàng riêng lẻ tương ứng đa dạng. Các hội chứng paraneoplastic ảnh hưởng đến hệ thống nội tiết, da, hệ tiêu hóa, hệ thần kinh, máu hoặc khớp.
Nhiều triệu chứng điển hình xảy ra ngay cả khi không có bệnh ung thư tiềm ẩn. Tuy nhiên, một số hội chứng paraneoplastic chỉ được tìm thấy liên quan đến ung thư.
nguyên nhân
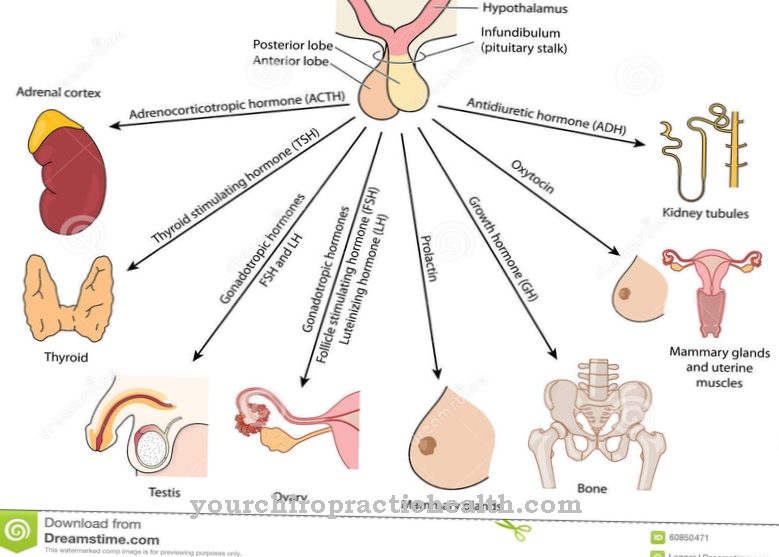
Nguyên nhân của hội chứng paraneoplastic là sự gia tăng hình thành và giải phóng các hoạt chất sinh học. Có những hội chứng paraneoplastic giống như rối loạn nội tiết tố điển hình do khối u sản xuất nhiều hormone nhất định. Trong số những thứ khác, các hội chứng paraneoplastic nội tiết được gây ra bởi các khối u thần kinh nội tiết trong tuyến tụy.
Chúng bao gồm cái gọi là u chèn ép do sản xuất quá mức insulin, u biểu mô dạ dày với sự hình thành tăng tiết gastrin, kích thích sản xuất axit dạ dày hoặc vipoma bị tiêu chảy kháng trị liệu nghiêm trọng. Khoảng 20% bệnh nhân khối u phát triển hội chứng paraneoplastic.
Tỷ lệ lớn nhất lên đến 40 phần trăm là ung thư phế quản. Ngoài các hội chứng paraneoplastic liên quan đến hormone, sự hình thành gia tăng các kháng thể chống lại tế bào ung thư cũng có thể dẫn đến các bệnh giống như tự miễn dịch nếu chúng cũng tấn công các tế bào cơ thể khỏe mạnh như một phần của phản ứng chéo.
Tiên lượng của các khối u có hội chứng paraneoplastic liên quan đến kháng thể thuận lợi hơn các khối u không có các triệu chứng kèm theo, vì khối u trước đây có phản ứng miễn dịch mạnh hơn chống lại các tế bào ung thư. Một số khối u tiết ra các yếu tố gây viêm như prostaglandin.
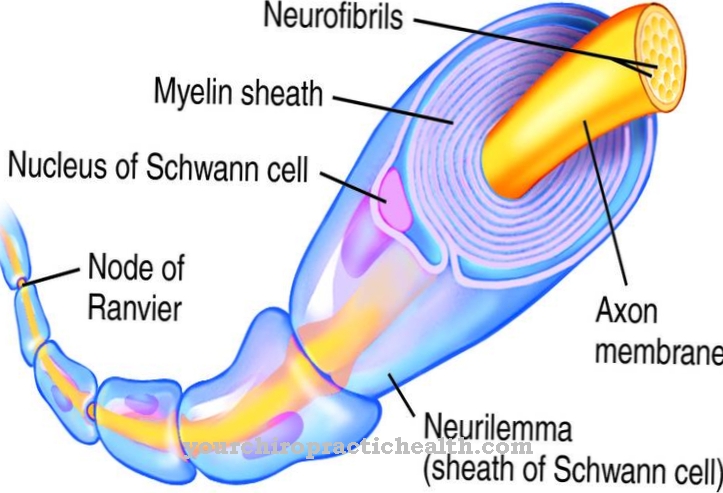
Có thể xảy ra thay đổi da, phàn nàn về bệnh thấp khớp hoặc rối loạn tiêu hóa. Các hội chứng paraneoplastic đặc biệt ảnh hưởng đến hệ thần kinh. Các tự kháng thể tấn công các tế bào thần kinh và gây ra các khiếu nại về thần kinh.
Ngoài ra, một số khối u còn sản sinh ra các chất dẫn đến thay đổi huyết học. Nhìn chung, vô số hội chứng paraneoplastic khác nhau có thể phát triển theo cách này.
Các triệu chứng, bệnh tật & dấu hiệu
Các hội chứng paraneoplastic được biểu hiện bằng các triệu chứng chung và riêng. Nhiều bệnh ung thư đi kèm với một tổ hợp các triệu chứng chung bao gồm suy nhược, tăng nhiệt tích tụ, đổ mồ hôi, huyết khối, tăng bạch cầu hoặc thiếu máu.
Tình trạng suy mòn thể hiện bằng tình trạng hốc hác liên tục, mặc dù đã ăn đủ calo. Điều này dẫn đến gia tăng hoạt động của các ty thể trong tế bào ung thư, dẫn đến tiêu hao năng lượng rất cao. Quá trình trao đổi chất được đẩy nhanh, sản sinh nhiệt và đốt cháy chất béo được thúc đẩy.
Do đó, sự hốc hác trong bối cảnh suy mòn không phải là kết quả của việc thiếu ăn, mà là do tăng tiêu thụ năng lượng. Các triệu chứng đặc biệt bao gồm rối loạn liên quan đến hormone. Một số dạng của cái gọi là hội chứng Cushing xảy ra trong ung thư phế quản, tế bào gan hoặc ung thư thận.
Việc tăng giải phóng ACTH sẽ kích thích vỏ thượng thận tăng giải phóng cortisol. Điều này dẫn đến béo phì thân hình mặt trăng và cổ bò, đồng thời làm suy yếu hệ thống miễn dịch, tăng khả năng bị nhiễm trùng. Trong bệnh u Insuloma, quá nhiều insulin được sản xuất. Lượng đường trong máu giảm đột ngột. Các hormone khác có thể tăng lên do ung thư biểu mô là hormone tuyến cận giáp (PTH), vasopressin (ADH), thyrotropin (TSH), calcitonin hoặc serotonin. Calcitonin làm giảm mức canxi trong máu. Mức độ canxi tăng lên là do hormone tuyến cận giáp.
Nồng độ serotonin tăng lên dẫn đến tiêu chảy dai dẳng và đau bụng, trong số những thứ khác, do nhu động ruột bị kích thích liên tục. Đến lượt nó, TSH lại kích thích sản xuất hormone tuyến giáp trong tuyến giáp, gây ra các triệu chứng điển hình của tuyến giáp hoạt động quá mức. Các phản ứng qua trung gian kháng thể có thể dẫn đến các bệnh tự miễn.
Điều này có thể dẫn đến viêm khớp do thấp khớp, các quá trình viêm trong khu vực tiêu hóa hoặc suy nhược thần kinh. Nếu liên quan đến da, triệu chứng chính là ngứa dữ dội. Các tổn thương da, dày sừng hoặc tăng lông trên cơ thể cũng được quan sát thấy.
Chẩn đoán & diễn biến bệnh
Tùy thuộc vào phức hợp triệu chứng, các xét nghiệm hormone hoặc xét nghiệm kháng thể có thể tiết lộ nguyên nhân của các triệu chứng nhất định. Các kỹ thuật hình ảnh có thể tiết lộ khối u bên dưới.
Các biến chứng
Trong hầu hết các trường hợp, hội chứng này đi kèm với các biến chứng và khiếu nại khác nhau chủ yếu xảy ra trong thời kỳ ung thư. Bản thân những lời phàn nàn rất khác nhau và có thể rất khác nhau. Theo quy định, vì lý do này, không có dự đoán chung nào có thể được đưa ra về tiến trình tiếp theo của bệnh.
Những người bị ảnh hưởng bị đổ mồ hôi nhiều và cũng có thể bị huyết khối. Nó cũng dẫn đến thiếu máu và do đó chảy máu hoặc mệt mỏi và kiệt sức của bệnh nhân. Sự trao đổi chất của những người bị ảnh hưởng cũng bị ảnh hưởng bởi hội chứng này, do đó trong hầu hết các trường hợp, bệnh nhân cũng bị sụt cân.
Hệ thống miễn dịch bị suy yếu đáng kể do bệnh khối u, do đó nhiễm trùng hoặc viêm xảy ra thường xuyên hơn, có ảnh hưởng rất tiêu cực đến chất lượng cuộc sống của người bị ảnh hưởng. Ngứa hoặc tổn thương trên da cũng có thể xảy ra. Điều trị hội chứng này được thực hiện bằng cách điều trị khối u. Không thể dự đoán liệu điều này có thành công hay không. Khối u cũng có thể làm giảm tuổi thọ của bệnh nhân.
Khi nào bạn nên đi khám?
Hội chứng Paraneoplastic chỉ xảy ra ở những người bị ung thư. Vì vậy, ngay từ những bất thường đầu tiên cũng như những biểu hiện suy giảm sức khỏe cần được thăm khám bác sĩ. Những người bị ảnh hưởng bị các triệu chứng như tiêu chảy, suy nhược nội tạng và cảm giác ốm yếu. Nếu bạn giảm cân hoặc đổ mồ hôi, hãy đến gặp bác sĩ. Nếu người liên quan bị tích nhiệt, rối loạn tuần hoàn và tình trạng khó chịu chung, thì nên đến gặp bác sĩ.
Những thay đổi về ngoại hình của da, giảm sút hoạt động thể chất và tăng nhu cầu ngủ phải được bác sĩ khám và điều trị. Rối loạn đường tiêu hóa, phàn nàn về bệnh thấp khớp, tăng tính nhạy cảm với các bệnh nhiễm trùng cũng như nhiễm nấm lặp đi lặp lại hoặc sự tấn công của các vi trùng khác cho thấy một căn bệnh. Bác sĩ nên được thông báo về những quan sát và nên thực hiện một cuộc tái khám. Rối loạn hệ thống nội tiết, thay đổi ham muốn tình dục hoặc bất thường về cảm xúc nên được thảo luận với bác sĩ.
Tâm trạng chán nản, những đặc thù của hành vi cũng như những thay đổi trong tính cách được hiểu là những dấu hiệu cảnh báo của cơ thể. Nên đến gặp bác sĩ để có thể bắt đầu nghiên cứu nguyên nhân. Ngoài ra, thường xuyên khuyến cáo tham gia các cuộc kiểm tra phòng ngừa được đưa ra ở tuổi trưởng thành. Trong chẩn đoán sớm, những thay đổi đầu tiên hoặc bất thường về sức khỏe có thể được ghi lại.
Điều trị & Trị liệu
Nguyên nhân của các hội chứng paraneoplastic có thể được điều trị bằng cách cắt bỏ khối u. Điều này thường cũng làm cho các triệu chứng biến mất. Điều này đặc biệt áp dụng cho các hội chứng paraneoplastic liên quan đến nội tiết. Tuy nhiên, cũng có trường hợp hoạt động của kháng thể vẫn cao sau khi khối u đã được cắt bỏ.
Tất nhiên, các bệnh đi kèm khối u riêng lẻ có thể được điều trị riêng biệt. Các liệu pháp điều trị bằng thuốc hoặc liệu pháp ức chế miễn dịch đã được chứng minh là hiệu quả trong trường hợp mắc các hội chứng paraneoplastic liên quan đến kháng thể. Mỗi hội chứng paraneoplastic yêu cầu phương pháp điều trị riêng. Tuy nhiên, nếu có thể, nên tìm cách điều trị khối u có nguyên nhân.
Triển vọng & dự báo
Hội chứng paraneoplastic không phải là một trường hợp cá biệt vì có một số hội chứng tương ứng. Đây được các chuyên gia y tế xem là biến chứng của nhiều loại bệnh khối u. Các hội chứng paraneoplastic không phải do khối u tự gây ra hoặc trực tiếp do di căn của nó. Các tác động liên quan đến khối u, mạch máu, chuyển hóa, nhiễm trùng hoặc liên quan đến điều trị đều không liên quan đến sự phát triển của hội chứng paraneoplastic.
Tuy nhiên, hội chứng paraneoplastic có thể xảy ra mà không có khối u dễ nhận biết. Trong trường hợp này, thông lệ tiêu chuẩn là thường xuyên kiểm tra khối u trong khoảng thời gian từ hai đến bốn năm. Nó đã được chứng minh rằng hội chứng paraneoplastic xảy ra trong nhiều trường hợp liên quan đến sự hình thành khối u. Cần phải phân biệt giữa hội chứng vô căn và hội chứng paraneoplastic thực sự.
Việc chẩn đoán các hội chứng như vậy đã rất phức tạp và khó khăn. Việc điều trị cũng gặp nhiều khó khăn. Nhưng không có nghĩa là không thể. Thay vì điều trị khối u thông thường, thuốc ức chế miễn dịch thường được sử dụng - nhưng chỉ khi không tìm thấy khối u. Các liệu pháp điều trị triệu chứng như liệu pháp giảm đau hoặc các biện pháp khác cũng có thể thực hiện được.
Điều chắc chắn là loại hội chứng paraneoplastic có thể được sử dụng để xác định loại khối u đó có thể là gì. Nếu điều này có thể được phát hiện ở giai đoạn sớm thông qua khám xét thường xuyên và phẫu thuật cắt bỏ, tiên lượng sẽ cải thiện.
Phòng ngừa
Không có khuyến cáo chung nào để phòng ngừa hội chứng paraneoplastic, vì điều này luôn đi kèm với một bệnh khối u nhất định. Tuy nhiên, trọng tâm của việc phòng ngừa là các khối u. Ví dụ, có thể giảm nguy cơ phát triển ung thư phế quản bằng cách áp dụng lối sống lành mạnh và không hút thuốc.
Chăm sóc sau
Hội chứng paraneoplastic có liên quan đến ung thư. Các tác động không phải do khối u trực tiếp và có khả năng là do phản ứng miễn dịch hoặc thay đổi nội tiết tố. Do đó, việc chăm sóc sau hội chứng paraneoplastic được kết nối với việc chăm sóc bệnh ung thư thực sự và kết hợp với nó.
Tùy thuộc vào nguyên nhân, ngay cả sau khi khối u đã được cắt bỏ, hội chứng paraneoplastic có thể không nhất thiết tự hết. Các phản ứng của cơ thể vẫn tồn tại đặc biệt khi sự phát triển của bệnh là do các kháng thể cũng tấn công các mô khỏe mạnh trong cơ thể. Trong quá trình chăm sóc theo dõi, bác sĩ chuyên khoa, trong trường hợp này là bác sĩ chuyên khoa ung thư, sẽ chăm sóc các triệu chứng của hội chứng và điều trị chúng trong các lần kiểm tra thích hợp.
Vì các triệu chứng của hội chứng paraneoplastic có nhiều loại khác nhau, nên người ta không thể cho rằng sẽ có sự chăm sóc theo dõi tiêu chuẩn. Cách thức mà các triệu chứng giảm dần cũng rất khác nhau ở mỗi người và có liên quan đến bệnh ung thư cơ bản và do đó, là nguyên nhân khởi phát hội chứng paraneoplastic. Không thể nói chung chung liệu có cần dùng thuốc hoặc các phương tiện hỗ trợ khác trong quá trình chăm sóc sức khỏe hay không. Bác sĩ chuyên khoa ung thư có thể tư vấn riêng cho từng bệnh nhân. Các cuộc hẹn tiếp theo nên được giữ một cách tận tâm.
Bạn có thể tự làm điều đó
Vì hội chứng paraneoplastic thường là một bệnh song song với một khối u ác tính, khối u này phải được phát hiện và điều trị - nếu nó chưa được thực hiện. Nếu không, hội chứng paraneoplastic xuất hiện với các triệu chứng khác nhau, cần được giải quyết riêng.
Trọng tâm chính ở đây là chế độ ăn uống vì bệnh nhân có thể bị suy mòn đe dọa tính mạng. Các tế bào ung thư tiêu thụ quá nhiều calo khiến bệnh nhân không thể hấp thụ đủ chất dinh dưỡng, ngay cả với chế độ ăn bình thường. Giảm cân liên quan đến khối u. Trong trường hợp này, các loại thực phẩm có hàm lượng calo cao nhưng tốt cho sức khỏe như bơ, chuối hoặc bơ đậu phộng được khuyến khích sử dụng.
Hội chứng Paraneoplastic cũng làm suy yếu hệ thống miễn dịch. Do đó, những bệnh nhân muốn làm điều gì đó cho bản thân nên làm mọi thứ để tăng cường hệ thống miễn dịch: Điều này bao gồm ngủ đủ giấc cũng như chế độ ăn uống lành mạnh với thực phẩm tươi, giàu chất xơ, nhưng ít đường và chất béo. Chế phẩm sinh học làm giàu hệ vi khuẩn đường ruột cũng được khuyến khích. Tất nhiên, bệnh nhân không nên hút thuốc hoặc uống rượu để không tạo gánh nặng không cần thiết cho cơ quan. Các nghiên cứu chỉ ra rằng tập thể dục cũng quan trọng như thuốc. Ngay cả khi đi bộ ngắn trong không khí trong lành cũng kích hoạt hệ thống miễn dịch, điều chỉnh sự trao đổi chất và do đó đảm bảo chất lượng cuộc sống tốt hơn.

.jpg)

.jpg)
.jpg)


-eisenmangelanmie.jpg)
.jpg)






.jpg)