Các Hội chứng Verner-Morrison được đặc trưng bởi một khối u ác tính cực kỳ hiếm của tuyến tụy. Khối u tạo ra một lượng gia tăng một loại hormone còn được gọi là peptide hoạt động của ruột. Triệu chứng chính của bệnh là tiêu chảy dai dẳng, nặng cũng có thể gây tử vong do mất nhiều nước.
Hội chứng Verner-Morrison là gì?
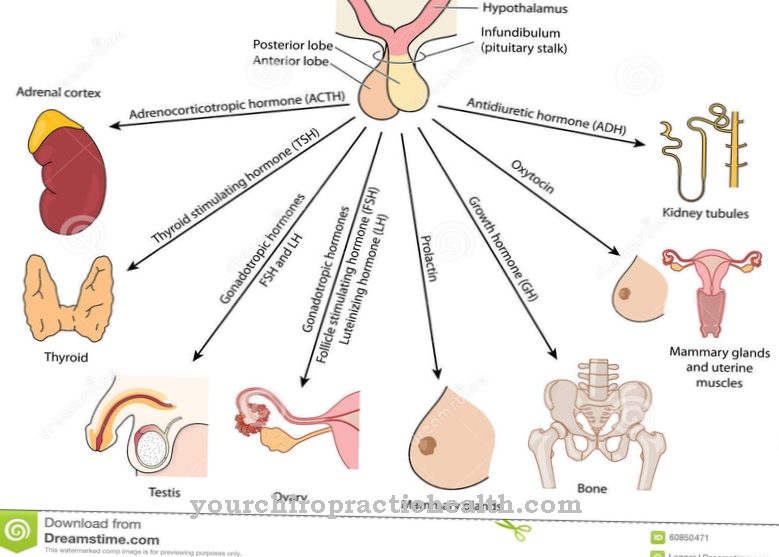
Các Hội chứng Verner-Morrison đại diện cho một khối u thần kinh nội tiết rất hiếm của tuyến tụy. Nó là một khối u của hệ thống nội tiết thần kinh, bao gồm hệ thần kinh và hệ thống nội tiết. Khối u này còn được gọi là VIPoma vì nó tạo ra một lượng lớn hormone VIP.
VIP là tên viết tắt của peptide hoạt tính đường ruột. Hormone này bao gồm 28 axit amin và hoạt động như một chất dẫn truyền thần kinh trong hệ thần kinh trung ương. Nó đảm bảo sự thư giãn của các cơ trơn của một số cơ quan. Chúng bao gồm phế quản, khí quản, dạ dày hoặc ruột. Đồng thời, nó cũng là một chất giãn mạch quan trọng, có nghĩa là nó cũng chịu trách nhiệm cho sự giãn nở của các mạch máu.
Khi dạ dày và cơ ruột thư giãn, nước sẽ được giải phóng trong ruột non. Nó cũng hạn chế việc sản xuất axit clohydric trong dạ dày. Điều này dẫn đến tiêu chảy ồ ạt tương tự như bệnh tả. Triệu chứng của thiếu axit dạ dày được gọi là achlorhydria. Nhìn chung, hội chứng Verner-Morrison chỉ xảy ra ở 1/10 triệu người.
90 phần trăm khối u ảnh hưởng đến tuyến tụy. Trong mười phần trăm bệnh nhân còn lại, nó nằm trong thân của tủy sống, trong tuyến thượng thận hoặc trong phế quản. Tiên lượng của bệnh phụ thuộc vào việc di căn đã hình thành hay chưa.
nguyên nhân
Người ta biết rất ít về nguyên nhân của hội chứng Verner-Morrison. Đó là sự thoái hóa ác tính của tế bào D1 trong tuyến tụy. Các tế bào D1 có nhiệm vụ sản xuất hormone VIP. Trong điều kiện sinh lý, sự tổng hợp VIP phụ thuộc vào cơ chế điều hòa nội tiết tố. Trong số những thứ khác, hormone tăng trưởng có tác dụng ức chế sự hình thành VIP.
Tuy nhiên, khối u sản xuất hormone phần lớn độc lập và tự chủ khỏi các cơ chế điều tiết này. Hormone VIP là một chất dẫn truyền thần kinh có nhiệm vụ truyền tín hiệu trong hệ thần kinh trung ương. Là một phần của chức năng này, nó ức chế sản xuất axit dịch vị và tăng sự hình thành anion HCO3 cơ bản. Kết quả là làm tăng tiết nước từ ruột non.
Nếu hormone này được sản xuất với số lượng lớn, lượng nước bài tiết trong ruột sẽ cao đến mức những người bị ảnh hưởng sẽ mất trung bình 3 lít nước mỗi ngày qua ruột. Trong những trường hợp cực kỳ đặc biệt, có thể đào thải tới 20 lít nước. Kết quả là, cơ thể bị đe dọa mất nước và mất kali nghiêm trọng.
Nội tiết tố VIP cũng có tác dụng ức chế sản xuất axit dạ dày. Nó cũng hỗ trợ đối kháng nội tiết tố insulin, glucagon, trong việc tăng lượng đường trong máu. Về lâu dài còn có thể mắc bệnh đái tháo đường.
Các triệu chứng, bệnh tật & dấu hiệu
Triệu chứng đặc trưng của hội chứng Verner-Morrison là tiêu chảy ồ ạt và dai dẳng, biểu hiện tương tự như bệnh tả. Sự mất nhiều chất lỏng trong cơ thể và hạ kali máu gây ra tiêu chảy, đau quặn bụng và trạng thái lú lẫn.
Các triệu chứng khác bao gồm chuột rút cơ, mệt mỏi nghiêm trọng, nôn mửa và nhịp tim không đều. Bệnh có thể gây tử vong. Mất chất lỏng là yếu tố nguy cơ lớn nhất ở đây. Trong một số trường hợp, di căn phát triển trong gan. Một khi sự hình thành của di căn đã bắt đầu, tiên lượng cho bệnh trở nên kém thuận lợi hơn.
Chẩn đoán & diễn biến bệnh
Chẩn đoán hội chứng Verner-Morrison rất khó vì bệnh rất hiếm. Sự nghi ngờ về VIPom thường không được thể hiện. Tuy nhiên, nếu bị tiêu chảy kéo dài và ồ ạt không khỏi thì cũng nên nghĩ đến hội chứng Verner-Morrison. Việc xác định Chromogranin A cũng cung cấp thông tin có giá trị.
Vì chất này được tạo ra bởi tất cả các khối u nội tiết thần kinh. Nếu chẩn đoán nghi ngờ, các xét nghiệm máu để tìm hormone VIP sẽ được thực hiện. Nếu mức VIP rất cao, điều này cho thấy dấu hiệu mạnh mẽ của VIPoma. Việc xác định Chromogranin A cũng cung cấp thông tin có giá trị. Vì chất này được tạo ra bởi tất cả các khối u nội tiết thần kinh. Sau đó có thể dễ dàng phát hiện khối u bằng các xét nghiệm hình ảnh như CT và MRI.
Các biến chứng
Trong hội chứng Verner-Morrison, những người bị ảnh hưởng chủ yếu bị tiêu chảy rất nặng. Điều này có ảnh hưởng rất xấu đến chất lượng cuộc sống của bệnh nhân và khiến cuộc sống hàng ngày trở nên khó khăn hơn đáng kể. Theo quy luật, những người bị ảnh hưởng sẽ mất rất nhiều chất lỏng, do đó có thể dẫn đến các triệu chứng thiếu nước và mất nước nghiêm trọng nếu các chất dinh dưỡng không được thay thế.
Ngoài ra còn có chuột rút cơ bắp và lão luyện. Nói chung, những người bị ảnh hưởng bị suy giảm ý thức và cũng có thể mất ý thức hoàn toàn. Khi tiến triển, hội chứng Verner-Morrison dẫn đến nôn mửa và các vấn đề về tim. Nếu không được điều trị, bệnh cũng có thể dẫn đến tử vong cho bệnh nhân. Di căn phát triển trong gan, cuối cùng có thể dẫn đến ung thư ở các vùng khác.
Không có biến chứng nào khác trong điều trị hội chứng Verner-Morrison. Tùy theo tình trạng của bệnh nhân mà có thể cắt bỏ khối u. Tuy nhiên, việc chữa lành hoàn toàn không xảy ra, do đó tuổi thọ của bệnh nhân bị giảm đáng kể do hội chứng Verner-Morrison. Thường có các tác dụng phụ nghiêm trọng, đặc biệt là khi sử dụng hóa trị liệu.
Khi nào bạn nên đi khám?
Vì hội chứng Verner-Morrison không thể chữa khỏi một cách độc lập, người bị ảnh hưởng chắc chắn nên tham khảo ý kiến bác sĩ. Điều trị càng sớm càng tốt, tiến trình tiếp tục của bệnh thường là tốt hơn. Trong trường hợp xấu nhất, người bị ảnh hưởng sẽ chết do hậu quả của hội chứng Verner-Morrison nếu nó không được điều trị. Cần liên hệ với bác sĩ về bệnh này nếu bệnh nhân bị tiêu chảy kéo dài. Tiêu chảy này cũng không thể chấm dứt bằng thuốc thông thường và không có lý do cụ thể.
Hơn nữa, cũng có thể bị nhầm lẫn vĩnh viễn hoặc chuột rút nghiêm trọng ở các cơ, đây cũng là dấu hiệu của bệnh. Trong một số trường hợp, người ta còn mắc các bệnh về tim hoặc đau ở tim. Nếu các triệu chứng của hội chứng Verner-Morrison xảy ra, người bị ảnh hưởng nên liên hệ với bác sĩ nội khoa hoặc bác sĩ đa khoa. Việc điều trị thêm thường diễn ra tại bệnh viện bởi bác sĩ chuyên khoa. Căn bệnh này có thể khiến tuổi thọ giảm đi đáng kể, do đó, việc điều trị tâm lý cũng sẽ hữu ích.
Điều trị & Trị liệu
Điều trị hội chứng Verner-Morrison phụ thuộc vào tình trạng của khối u. Nếu khối u được phát hiện sớm, có nhiều khả năng di căn vẫn chưa hình thành. Trong trường hợp này, có thể chữa khỏi hoàn toàn thông qua phẫu thuật cắt bỏ khối u. Nếu đã có di căn, một cuộc phẫu thuật không còn ý nghĩa nữa.
Sau đó, có lựa chọn điều trị khối u bằng hóa trị. Tuy nhiên, sự thành công của hóa trị liệu là vô cùng đáng ngờ. Sự phát triển của ung thư có thể bị ngừng lại trong một thời gian. Hai loại thuốc ocreotide và streptozotocin có sẵn để điều trị bệnh VIPoma. Ocreotide hoạt động tương tự như somastatin hormone tăng trưởng.
Nó ức chế việc sản xuất các hormone tuyến tụy. Streptozotocin có một phương thức hoạt động khác. Chất này hoạt động bằng cách ngăn chặn các tế bào của tuyến tụy. Chỉ có ít VIP hơn được sản xuất trong quá trình này. Mặc dù những loại thuốc này không thể chữa khỏi tình trạng bệnh, nhưng chúng là một cách tốt để làm chậm sự phát triển của khối u. Hóa trị được thực hiện với thuốc kìm tế bào như 5-fluorouracil, làm phá vỡ cấu trúc của axit nucleic.
Phòng ngừa
Không có khuyến cáo để ngăn ngừa hội chứng Verner-Morrison. Nguyên nhân của sự thoái hóa của các tế bào D1 vẫn chưa được biết.
Chăm sóc sau
Chăm sóc theo dõi hội chứng Verner-Morrison phụ thuộc vào liệu pháp. Sau một ca phẫu thuật, hãy nghỉ ngơi và tĩnh dưỡng. Một cuộc khám sức khỏe khác sẽ diễn ra trong quá trình theo dõi. Hình ảnh được sử dụng để xác định xem có di căn bổ sung hay không. Nếu các khối u không di căn và không tái phát thì không cần theo dõi thêm.
Tất cả những gì bệnh nhân phải làm là tận dụng các cuộc hẹn khám bệnh đặc trưng cho bệnh ung thư. Việc này thường diễn ra ba tháng một lần, sau đó sáu tháng một lần và sau đó hai năm một lần. Các biện pháp chăm sóc sau đó tùy thuộc vào diễn biến của bệnh. Là một phần của quá trình chăm sóc theo dõi, bất kỳ loại thuốc giảm đau được kê đơn nào và các chế phẩm khác phải được ngừng hoặc giảm dần cẩn thận.
Điều này phụ thuộc vào tình trạng sức khỏe của bệnh nhân và diễn biến của bệnh. Thông thường, cần phải tái khám vài lần trước khi ngừng thuốc hoàn toàn và bệnh nhân có thể xuất viện. Cần chăm sóc theo dõi toàn diện sau khi hóa trị.
Người bệnh đôi khi cần hỗ trợ điều trị. Một lần nữa, việc nghỉ ngơi trên giường và nghỉ ngơi rất quan trọng. Ngoài ra, bất kỳ hậu quả nào của hóa trị liệu cũng được làm rõ. Tùy thuộc vào kết quả của cuộc kiểm tra, các biện pháp điều trị tiếp theo có thể cần thiết. Chăm sóc sau cho hội chứng Verner-Morrison được thực hiện bởi bác sĩ chuyên khoa tương ứng. Sau khi phẫu thuật, phẫu thuật viên hoặc bác sĩ trưởng khoa chịu trách nhiệm.
Bạn có thể tự làm điều đó
Hội chứng Verner-Morrison chủ yếu cần điều trị y tế. Việc điều trị khối u ác tính có thể được hỗ trợ bởi một số biện pháp tự lực.
Trước hết, điều quan trọng là phải tránh căng thẳng. Người bệnh cần hết sức lưu ý và tuân thủ các chỉ định của bác sĩ. Những điều này thường liên quan đến việc uống đủ chất lỏng, vì khối u dẫn đến mất nước nghiêm trọng. Chế độ ăn uống cũng nên được thay đổi. Chúng tôi khuyến nghị những món ăn nhạt nhẽo, có thể phải bổ sung thêm TPCN. Nếu cơn đau hoặc các phàn nàn khác xảy ra, bác sĩ phải được thông báo. Điều quan trọng là hạn chế hoạt động thể chất trong giai đoạn cấp tính của bệnh. Sau khi phẫu thuật, tập thể dục vừa phải có thể giúp chữa bệnh.
Tuy nhiên, do vị trí của nó trong dạ dày, hội chứng Verner-Morrison có tác động tiêu cực đến việc sản xuất axit dạ dày. Điều này có thể dẫn đến khó chịu đường tiêu hóa dai dẳng. Do đó cũng nên duy trì chế độ ăn kiêng ngoài đợt điều trị. Bác sĩ chịu trách nhiệm có thể gọi một chuyên gia dinh dưỡng có thể cung cấp thêm các mẹo và biện pháp. Với việc điều trị sớm, được hỗ trợ bởi các biện pháp tự lực được đề cập, bệnh khối u biến mất hoàn toàn trong nhiều trường hợp.

.jpg)

.jpg)
.jpg)



-eisenmangelanmie.jpg)
.jpg)






.jpg)